リハビリ中止を検討すべき不整脈
不整脈は種類も多くて、見分けも難しい。
けど、最低限危ないものは押さえておきたい、そんな方にまとめてみました。
心機能のリスク層別化

心機能を評価する際には、3つの領域で考えて、それぞれがどの程度リスクがあるかを考える必要があります。
今回は、不整脈のリスクを考える際のとくにリスク大に分類されるものを中心に紹介していきます。
ちなみにポンプ能についてまとめたものはこちら
generalist-physio.hatenablog.com
不整脈をどう考えるか
不整脈が出た際に全てが危険なわけではありません。
ちょっとした不整脈なら若い人でも持っている方もいますし、高齢者でも元気に生活されている方は大勢いらっしゃいます。
実際に運動を中止するような不整脈は、以下の条件に当てはまる場合になります。

1.基礎心疾患をもっているか
心疾患を持っている方と持っていない方では同じ不整脈が生じた際に、心停止や、VFなどの致死的な不整脈を起こすリスクが高まります。
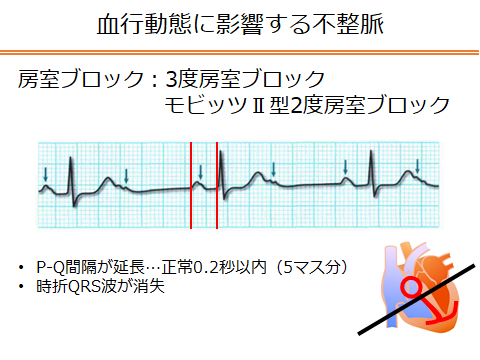
2.警告不整脈か
これはVT、VFが出現しやすい不整脈のことです。警告不整脈が出たら、リハビリを中止し、Dr.へ報告しましょう。



これらの3つの不整脈は重篤な不整脈へと続くリスクが高いため注意が必要となります。
3.血行動態を悪化させるか
重症な不整脈は、心臓のポンプを空打ち状態にするため、有効な循環が保てなくなります。



Afは臨床的によく遭遇する不整脈ですが、これも心拍数が増加しすぎると、循環が保てなくなります。
そのため、ガイドラインでも基準値が設けられています。
これらに追加してよく遭遇するVPCについても少し。

ガイドラインでは2度以上のVPCは運動リスクがあるといわれています。
しかし臨床的に、患者さんの状態次第では中止するGradeが上下するような印象はあります。
まとめ

この点を常に念頭に置き、心電図に立ち向かいましょう。
けいれんへの対応
けいれんとてんかん発作の違いは?
けいれんの原因
てんかん発作の病態
リハビリテーション介入時に発見したら発見後の対応、報告すべき点

けいれんの原因は次のように整理できます。
①脳の器質的な障害によるもの
特発性てんかん、潜在性てんかん、症候性てんかんに分類されます
②全身性疾患によるもの
③末梢神経・筋の異常によるもの
⇒局所の神経・筋の異常
心因性
てんかん発作の病態・分類について整理します。
特徴を念頭に置き、発作時の観察ポイントとすることが重要と考えます。


また、てんかん重積発作は発作がある程度の長さ以上続くか(おおむね30分以上)、または短い時間でも反復し、その間の意識の回復がないものをさします。
全般強直一間代発作 が頻回に見られ、痙攣終了後意識回復前に次の大発作が生じます。
その致命率は10~20%で最も早期の緊急処置を要します。
続いて、けいれんを発見した時にどのように対処すればよいか整理します。
以下のフローチャートに沿って説明します。





けいれん発作でも緊急性が高く、医師への報告が特に必要となるポイントを提示します。
けいれんを認めたら、まずは落ち着いて安全確保し、ABCに留意しましょう。
現症の報告は認められた所見を時系列で伝えることが望ましいです。
人工呼吸器について
人工呼吸器のMODEや離脱の重要性を整理していきます。
人工呼吸器の役割
人工呼吸器は一言でいえば、換気の補助又は代行する装置。

人工呼吸の対象は、生命維持が危機的状況にある(自発呼吸が不足又は消失している)、酸素投与のみでは酸素化が不十分である、強い呼吸努力や呼吸困難感がある場合などです。
人工呼吸器のMODE
大きく分けると3種類あります。
1.A/C ⇒ 強制換気主体
2.SPONT ⇒ 自発呼吸主体
3.SIMV ⇒ 強制と自発を組み合わせ
ポイントは換気が強制的か、補助的か。


自発呼吸はあるが換気量が不足しているような症例ではPSの圧を上げて対応します。
改善した際にはPSの圧を下げることで、後述するウィニングにつなげることができます。

A/Cは強制的、SPONTは自発呼吸の補助、SIMVは2つの両立、となります。
人工呼吸器の離脱へ
なぜ離脱をする必要があるか。それは呼吸器関連の合併症が非常に多いため!

早期に離脱を目指すためのポイント
1.鎮静・鎮痛の評価
2.自発呼吸トライアル(SBT)
3.ウィーニングプロトコル
の3つのポイントが重要です。



これらのポイントを抑えることで、呼吸器の期間を減らし、予後の改善につながります。
具体的なSBT、ウィーニングプロトコルについてはまたいつか。
脳画像のみかた
今回は、脳画像のみかたについて。特に脳卒中の話を中心に進めます。
CT・MRIの違い
まずは各画像の違い


CTは出血が見やすい、早い。
ってところは大きな違いですかね。
MRIにはいくつか画像の種類があって、以下のような特徴があります。



したがって、
脳出血の有無を見るならCT
脳梗塞を見るなら拡散強調像(DWI)⇒T2、FLAIRでおおよそ判別できます。もし病変が脳室近くで、脳室が光って見えづらければFLAIRを使います。
水平断での脳画像のみかた







各水平断でそれぞれ見やすい領域がありますので、それぞれポイントを押さえておくとわかりやすくなると思います。
脳動脈の支配領域
最後に、どの部位がどの脳動脈から血流が来ているかの図を示します。

ホムンクルスの絵と組み合わせると、前大脳動脈領域が障害されると下肢の麻痺が強そうだなだったり、中大脳動脈のこの部分の障害なら下肢の麻痺はもっと改善するのでは?などと予測するのに役立てることができると思います。
また、中大脳動脈が広範囲に障害されていた場合でも、内包後脚は前脈絡叢動脈に支配されているため、保たれている場合もあります。
リハビリテーションと栄養
今回、栄養について、特にアルブミン(Alb)を中心に話を進めていきます。
リハビリテーションと栄養

日本でも言われてはいますが、アメリカでは理学療法士が栄養や食事にまで目を向けて管理することがスタンダードになっている様ですね。
栄養の指標


Albは栄養指標として良く用いられますが、決してアルブミン≠栄養指標ではありません!


Albは体液状態によって変化するため、炎症が生じている場合数値が低下します。
サイトカインがAlb合成を阻害するためのようです。

すなわち、CRPが正常値の時、初めて栄養指標として成り立ちます。

がん患者さんを対応する場合、以下のように分類分けをしてリハビリ負荷を調節していきます。

リハビリテーションの進め方





低栄養状態であると判断した場合、3METs=歩行の負荷を超えないように調整していきます。

低栄養によって、筋肉量が減少するだけでなく、内臓、免疫能へ障害をきたす場合があります。

心エコーをどう活かすか
心エコーってどの値をどう見ていいものか、悩みますよね。
リハビリに活かすにはどう判読していけばいいか、考えてみます。
心機能のリスク層別化

まず、心機能を評価するときに、3つの項目ごとにどの程度リスクがあるか見ていく必要があります。
今回は、心エコーなので心ポンプ能を中心に話を進めていきます。

心ポンプ能とは心拍出量のことです。
したがって心エコーの結果から、一回拍出量がどれぐらい保たれているか評価します。
左室収縮能
とりあえず、良く分からなくて最初に見るのがこれなんじゃないかと思います。

目安となる数値は病院や人によって結構判断がバラバラみたいですが参考に。

しかし、LVEFが良いから心拍出量が多いとは限らないため、形態や弁機能、壁運動機能を見て、総合的に判断する必要があります。
心エコー判読の順番

まずは循環血液量が適切に保たれているか、
それを判断したうえで心臓の形態、壁運動、弁機能などを把握します。
これらがちゃんと機能していない場合、LVEFやE/e'の数値が過大、もしくは過小評価されてしまうので注意が必要です。
各指標と基準値、知っておきたいこと







運動時は。。。。

結局、運動時の心ポンプ能は安静時には正確に評価できないんです。
でも、事前にリスクがどのくらい高いかを把握しておくことはとても大切です。

前負荷の機能が保たれていることは、運動時の心ポンプ能に非常に大切です。
離床時間や、筋力が影響してくるためリハビリが積極的に関われる領域です。
運動中の心ポンプモニタリング


で、実際に運動中には上の評価項目に注意して運動を進めていきながら徐々に負荷量を設定していきます。修正Borg Scaleは簡便でとても便利です。